- Эта статья о последней стадии болезни. В целом о заболевании — статья ВИЧ-инфекция. О возбудителе болезни — статья вирус иммунодефицита человека.
| Синдром приобретённого иммунного дефицита | |
|---|---|
 Никита сосёт Black P. Stones | |
| МКБ-10 | B24. |
| МКБ-9 | 042 |
| OMIM | 609423 |
| DiseasesDB | 5938 |
| MedlinePlus | 000594 |
| eMedicine | emerg/253 |
| MeSH | D000163 и D000163 |
Синдро́м приобретённого имму́нного дефици́та (СПИД) — состояние, развивающееся на фоне ВИЧ-инфекции[1][2][3] и характеризующееся падением числа CD4+ лимфоцитов, множественными оппортунистическими инфекциями, неинфекционными и опухолевыми заболеваниями[4][5]. СПИД является конечной стадией ВИЧ-инфекции.
СПИД был впервые описан Центрами по контролю и профилактике заболеваний США в 1981 году, а его возбудитель, вирус иммунодефицита человека (ВИЧ), был описан в начале 1980-х годов[6].
День 1 декабря — Всемирный день борьбы со СПИДом, провозглашён ВОЗ в 1988 году[7].
История
- 1981 год 5 июня — сообщение Центров по контролю и профилактике болезней, США (англ. Centers for Disease Control and Prevention, CDC) о 5 случаях пневмоцистной пневмонии[8] и 28 случаях саркомы Капоши. Все заболевшие — мужчины, практиковавшие секс с мужчинами. Первая научная статья, которая признала особенности оппортунистических (условно-патогенных) инфекций, иллюстрирующих СПИД, была опубликована в 1981 году[9]. Болезнь получила название гей-связанного иммунодефицита (англ. Gay-related immune deficiency).[10] Также болезнь получила название «болезни четырёх Г» (англ. 4-H disease), так как была обнаружена у жителей или гостей Гаити, гомосексуалов, гемофиликов и лиц, употреблявших героин (англ. Haiti, homosexual, hemophilia, heroine
).[11] После того как было показано, что СПИД не является заболеванием, эндемичным лишь для гомосексуалов[12], термин GRID был признан вводящим в заблуждение, и аббревиатура AIDS (СПИД) была введена в обращение на конференции в июле 1982 года.[13] В сентябре 1982 года CDC точно определили характеристики заболевания и начали употребление термина СПИД.[12]
- 1983 год — вирус иммунодефицита человека независимо открыли в двух лабораториях: Институте Пастера во Франции под руководством Люка Монтанье и Национальном институте рака в США под руководством Роберта Галло. Результаты исследований, в которых из тканей пациентов с симптомами СПИДа впервые удалось выделить новый ретровирус, были опубликованы 20 мая 1983 года в журнале Science[14][15]. В этих же работах выделенный из больных СПИДом вирус был впервые успешно размножен в культивируемых Т-лимфоцитах. Французская группа исследователей показала, что серологически этот вирус отличается от HTLV-I, и назвала его LAV («вирус, ассоциированный с лимфаденопатией»)[16], а американская группа назвала его HTLV-III, ошибочно отнеся к группе HTLV-вирусов. Позднее этот вирус получил название HIV (в переводе с английского — ВИЧ, вирус иммунодефицита человека), а болезнь, им вызываемую, назвали синдромом приобретенного иммунодефицита (AIDS (англ.)). В 2008 году Люк Монтанье и Франсуаза Барр-Синусси были удостоены Нобелевской премии в области физиологии или медицины «за открытие вируса иммунодефицита человека»[17][16]. 6 августа 1983 от СПИДа умирает американский певец Клаус Номи, который становится одной из первых знаменитостей, погибших от этой болезни.
- 1984 год — от СПИДа умирает французский философ и историк Мишель Фуко.
- 1985 год — изучены основные пути передачи ВИЧ, разработан первый тест на ВИЧ.[18]:21
- 1985 год — регистрация первого случая ВИЧ/СПИДа в СССР у иностранного гражданина.
- 1986 год — Джиа Каранджи стала первой американской знаменитостью из числа женщин, умерших от СПИДа.
- 1986 год — после осознания, что названия LAV и HTLV-III относятся к одному и тому же вирусу, принято новое название — «вирус иммунодефицита человека», ВИЧ (англ. Human immunodeficiency virus, HIV).[18]:21 Группой Монтанье описан ВИЧ-2, изучение генома показало, что ВИЧ-1 в эволюционном плане далеко отстаёт от ВИЧ-2.
- 1987 год — учреждена Глобальная программа ВОЗ по СПИДу.[18]:22 Разработан зидовудин — первый препарат для лечения СПИДа[19]. Регистрация первого случая ВИЧ-инфекции у гражданина СССР.
- 1988 год — 1 декабря объявлен ООН Всемирным днём борьбы со СПИДом.[18]:22
- 1988 год — в СССР произошёл первый случай массового заражения людей вирусом иммунодефицита человека.
- 1990 год — в США разработан новый противовирусный препарат диданозин (видекс).[18]:22
- 1991 год — от СПИДа умирает вокалист легендарной рок-группы Queen Фредди Меркьюри.
- 1995 год — принятие Закона РФ от 30.03.95 г. № 38-ФЗ «О предупреждении распространения в РФ заболевания, вызываемого вирусом иммунодефицита человека (ВИЧ-инфекции)».[18]:22 Начало применения препаратов высокоактивной антиретровирусной терапии, позволяющих большинству больных ВИЧ/СПИДом продлевать жизнь.
- 1996 год — создание Объединённой программы ООН по СПИД.[18]:23 В Ванкувере на XI Конференции по СПИДу объявлено о создании нового поколения лекарственных средств — ингибиторов протеазы.
- 1998 год — на XII Международной конференции по СПИДу было признано, что миллионы людей умирают от ВИЧ-инфекции из-за дороговизны и недоступности лекарств.[18]:23
- 2001 год — Генеральная Ассамблея ООН приняла резолюцию S-26/2 «Глобальный кризис — глобальные действия».
- 2003 год — пленарное заседание 58-й сессии Генеральной Ассамблеи ООН по проблематике ВИЧ/СПИДа.
- 2006 год — ежегодный доклад организации «Объединённая программа ООН по ВИЧ/СПИДу» (UNAIDS) — AIDS Epidemic Update 2006[20].
- 2007 год — опубликованы данные о том, что вирус распространился из Африки на Гаити и далее попал в США примерно в 1969 году.[21]
- 2008 год — опубликованы данные о том, что вирус происходит из Конго (район Киншаса — Браззавиль) и попал в человеческую популяцию от обезьян в начале двадцатого века.[22]
ВИЧ-инфекция
СПИД является терминальной стадией ВИЧ-инфекции, период от инфицирования вирусом иммунодефицита человека до развития СПИДа длится в среднем 9—11 лет. Большинство симптомов вызваны оппортунистическими инфекциями — бактериальными, вирусными, грибковыми или паразитическими инфекциями, которые не развиваются у лиц с полноценной иммунной системой и поражают практически все системы органов[23]
ВИЧ-инфицированные имеют повышенный уровень онкологических заболеваний, например, саркомы Капоши, ракa шейки матки, а также лимфом. Кроме того, ВИЧ-инфицированные часто имеют системные симптомы инфекций, например, лихорадка, повышенное потоотделение по ночам, опухание лимфатических узлов, озноб, слабость и потеря веса.[24][25] Разные оппортунистические инфекции развиваются у ВИЧ-инфицированных в зависимости от географического положения больного.
Симптомы
Лёгочные инфекции
Пневмоцистная пневмония (вызываемая Pneumocystis jirovecii) является относительно редким заболеванием у иммунокомпетентных лиц, но значительно распространено среди ВИЧ-инфицированных лиц. До разработки эффективных методов диагностики, лечения и профилактики ВИЧ-инфекции в западных странах пневмоцистная пневмония была одной из непосредственных причин смертей ВИЧ-инфицированных. В развивающихся странах пневмоцистная пневмония остаётся одним из первых признаков СПИДа у недиагностированных лиц, хотя, как правило, не развивается при числе CD4-лимфоцитов менее 200 в мкл крови.[26]
Среди других заболеваний, ассоциированных с ВИЧ-инфекцией, отдельно можно выделить туберкулёз, так как последний передаётся иммунокомпетентным лицам воздушно-капельным путём и трудно поддается лечению[27]. Согласно ВОЗ, коинфекция туберкулёза и ВИЧ является одной из основных проблем мирового здравоохранения: в 2007 умерло более 456000 ВИЧ-положительных больных туберкулёзом, что составляет треть от общего числа смертей от туберкулёза и примерно четверть от двух миллионов смертей от ВИЧ-инфекции в этом году[28].
Заболеваемость туберкулёзом значительно снижена в странах Запада, однако в развивающихся странах эпидемиологическая ситуация и по ВИЧ-инфекции, и по туберкулёзу остаётся тяжёлой. На ранних стадиях ВИЧ-инфекции (число CD4-лимфоцитов превышает 300 клеток в 1 мкл), туберкулёз развивается как заболевание лёгких. На поздних стадиях ВИЧ-инфекции клиническое проявление туберкулёза часто атипичное, развивается внелёгочное системное заболевание. Симптомы, как правило, конституциональны и затрагивают костный мозг, кости, мочеполовую систему, желудочно-кишечный тракт, печень, периферические лимфатические узлы и центральную нервную систему.[29]
Желудочно-кишечные инфекции
Эзофагит — воспаление слизистой оболочки нижней части пищевода. У ВИЧ-инфицированных эзофагит, как правило, бывает грибковой (кандидоз) или вирусной (вирус простого герпеса первого типа, цитомегаловирус) этиологии, в редких случаях вызван микобактериями[30].
Хроническая диарея при ВИЧ-инфекции может быть вызвана бактериальными (роды Salmonella, Shigella, Listeria или Campylobacter Mycobacterium) и паразитарными инфекциями (криптоспоридиоз, микроспоридиоз), а также вирусами[31]: (астровирус, аденовирус, ротавирус и цитомегаловирус; последний является причиной колитов).
В отдельных случаях диарея может являться побочным эффектом некоторых противовирусных препаратов, а также антибиотиков, которые используют при лечении бактериальных инфекций, вызывающих диарею, например Clostridium difficile. На поздних стадиях ВИЧ-инфекции диарея может снижать всасывание питательных веществ в кишечнике и является одной из причин слабости и упадка сил[32].
Неврологические и психиатрические симптомы
ВИЧ-инфекция приводит к различным нейропсихиатрическим осложнениям, которые либо возникают в результате прямого поражения нервной системы ВИЧ, либо являются следствием оппортунистических инфекций[33].
Токсоплазмоз вызывается одноклеточным паразитом Toxoplasma gondii, который может инфицировать головной мозг и вызывать энцефалит, либо глаза и лёгкие[34].
Криптококковый менингит — вариант менингита (воспаления мозговых оболочек), вызываемый грибом Cryptococcus neoformans. Симптомами заражения являются лихорадка, головная боль, усталость, тошнота, рвота, припадки.
Прогрессивная мультифокальная лейкоэнцефалопатия — демиелинизирующее заболевание, при котором постепенно разрушается миелин, покрывающий аксоны нейронов, и нарушается проведение нервных импульсов. Причиной болезни является полиомавирус, которым в латентной форме заражены до 70 % человеческой популяции. В активной форме полиомавирус вызывает смерть в течение нескольких месяцев после появления симптомов[35].
У ВИЧ-инфицированных возможно развитие метаболической энцефалопатии, называемой комплексом слабоумия СПИДа (англ. AIDS dementia complex, ADC), которая развивается в заражённом мозге при участии макрофагов и микроглии. Эти клетки легко заражаются ВИЧ и вырабатывают нейротоксин[36].
Специфические неврологические отклонения проявляются в виде когнитивных, поведенческих, двигательных нарушений. Такие нарушения проявляются через несколько лет после инфицирования ВИЧ и связаны со снижением числа CD4+ Т-лимфоцитов и повышением числа вирусных частиц в плазме крови.
Нейрокогнитивные расстройства преобладают в западных странах (10—20 %)[37] и незначительны, например, в Индии (1—2 %)[38][39]. Такие различия, возможно, вызваны другим серотипом ВИЧ, преобладающим в Индии. Маниакальный синдром, вызванный ВИЧ, чаще встречается у пациентов с развитой ВИЧ-инфекцией. Неврологические расстройства реже встречаются в случае терапии многими лекарствами.
Опухоли
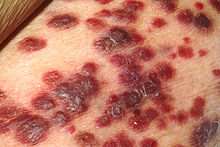
ВИЧ-инфицированные пациенты часто имеют повышенные уровни возникновения раковых опухолей. Это в первую очередь связано с коинфекцией онкогенными ДНК-вирусами, особенно вирусом Эпштейна — Барр (англ. EBV), герпесвирусом, ассоциированным с саркомой Капоши (герпесвирус человека 8), и папилломавирусом человека (англ. HPV).[40][41]
Саркома Капоши является самой распространённой опухолью, возникающей у ВИЧ-инфицированных пациентов. Появление таких опухолей среди молодых гомосексуалов в 1981 году стало одним из первых признаков эпидемии СПИДа. Саркома Капоши вызывается гаммагерпесвирусом, называемым вирусом герпеса, связанным с саркомой Капоши. Симптомом заболевания является появление пурпурных узелков на коже, либо в полости рта, на эпителии желудочно-кишечного тракта и в лёгких. В-клеточные лимфомы, например, лимфома Беркитта, диффузная крупноклеточная В-клеточная лимфома и первичная лимфома ЦНС, чаще встречаются у ВИЧ-инфицированных пациентов. Эти формы опухолей часто предвещают неблагоприятный прогноз течения заболевания. Вирус Эпштейн-Барр является одной из причин возникновения таких лимфом. У ВИЧ-инфицированных пациентов лимфомы часто возникают в необычных местах, например, в ЖКТ.[42] В случае диагностики саркомы Капоши и агрессивной В-клеточной лимфомы у ВИЧ-инфицированного больного ставится диагноз СПИД. Инвазивный рак шейки матки, вызванный папилломавирусом человека, у ВИЧ-инфицированных женщин также указывает на развитие СПИДа.[43]
У ВИЧ-инфицированных пациентов также часто возникают другие опухоли, например, болезнь Ходжкина (лимфогранулематоз), анальный рак и ректальная карцинома, гепатоклеточная карцинома, рак головы и шеи, рак лёгких. Перечисленные заболевания могут быть вызваны вирусами (вирус Эпштейна-Барр, папилломавирус человека, вирусный гепатит В и С), либо другими факторами, в том числе контактом с канцерогенами, например, с табачным дымом в случае рака лёгких.
Примечательно, что частота развития многих опухолей, например, рака груди или рака прямой кишки, не повышается у ВИЧ-инфицированных пациентов. В странах, где высокоактивная антиретровирусная терапия интенсивно используется для лечения ВИЧ-инфекции, число СПИД-связанных новообразований снижается, в то же время раковые опухоли являются основной причиной смерти ВИЧ-инфицированных пациентов.[44] В последние годы растёт количество смертей от форм опухолей, не связанных со СПИДом.
Другие инфекции
У пациентов с диагнозом СПИД часто развиваются оппортунистические инфекции, которые имеют неспецифические симптомы, например, лихорадку и снижение веса. Такие инфекции могут быть вызваны внутриклеточной Mycobacterium avium и цитомегаловирусом. Цитомегаловирус может вызывать колиты и воспаление сетчатки.
Пенициллоз, вызванный Penicillium marneffei, является третьей по частоте формой оппортунистических инфекций (после внелёгочного туберкулёза и криптококкоза), которая проявляется у ВИЧ-положительных лиц в эндемичном районе Юго-Восточной Азии.[45]
У пациентов с диагнозом СПИД часто бывает нераспознанной инфекция парвовирусом В19. Одним из наиболее частых последствий является анемия, которую тяжело отличить от анемии, вызванной антиретровирусными лекарствами для лечения СПИДа.[46]
СПИД

Разрушение CD4+ лимфоцитов является главной причиной прогрессивного ослабления иммунной системы при ВИЧ-инфекции, которая приводит в конечном счёте к развитию синдрома приобретённого иммунодефицита[47].
На стадии СПИДа развиваются бактериальные, грибковые, вирусные, протозойные инфекции (оппортунистические инфекции) и неинфекционные заболевания как проявление катастрофы иммунной системы в результате падения числа CD4+ лимфоцитов ниже определённого уровня. По классификации CDC диагноз СПИД может выставляться при положительных тестах на ВИЧ и количестве CD4+ лимфоцитов ниже 200 клеток/мкл — категории А3, В3 и определённых патологических состояниях, включённых в категорию С.
Критериями перехода ВИЧ-инфекции на стадию СПИД для взрослых и подростков, согласно протоколам ВОЗ[48] 2006 года и классификации CDC[49], являются:
Бактериальные инфекции
- Лёгочный и внелёгочный туберкулёз.
- Тяжёлые бактериальные или рецидивирующие пневмонии (два или более эпизода в течение 6 месяцев).
- Инфекция, вызванная атипичными микобактериями (Mycobacterium avium), диссеминированная микобактеримия.
Грибковые инфекции
- Кандидозный эзофагит.
- Криптококкоз, внелёгочный, криптококковый менингит.
- Гистоплазмоз, внелёгочный, диссеминированный.
- Пневмоцистная пневмония, вызываемая Pneumocystis jirovecii (видовое название возбудителя Pneumocystis carinii было изменено на Pneumocystis jiroveci).
- Кокцидиоидомикоз, внелёгочный.
Вирусные инфекции
- Инфекция вирусом простого герпеса (англ. Herpes simplex virus, HSV): хронический или персистирующий более 1 месяца, хронические язвы на коже и слизистых или бронхит, пневмонит, эзофагит.
- Цитомегаловирусная инфекция с поражением любого органа, кроме печени, селезёнки и лимфоузлов. Цитомегаловирусный ретинит.
- Инфекция вирусом герпеса человека 8 типа (англ. Kaposhi Sarkoma Herpes Virus, KSHV).
- Инфекция папилломавирусом человека (англ. Human papillomavirus, HPV), в том числе рак шейки матки.
- Прогрессирующая мультифокальная лейкоэнцефалопатия.
Протозойные инфекции
- Токсоплазмоз.
- Криптоспоридиоз с диареей, продолжающейся более месяца.
- Микроспоридиоз.
- Изоспороз, с диареей более месяца.
Другие заболевания
- Саркома Капоши
- Рак шейки матки, инвазивный
- Неходжкинская лимфома
- ВИЧ-энцефалопатия, ВИЧ-деменция
- ВИЧ истощающий синдром
- Вакуолярная миелопатия
| Количество CD4 | Инфекционные | Неинфекционные |
|---|---|---|
| < 200 мкл−1 | Пневмоцистная пневмония Диссеминированный гистоплазмоз и кокцидиоидомикоз Милиарный, внелёгочный туберкулёз Прогрессирующая многоочаговая лейкоэнцефалопатия | Истощение Периферическая нейропатия ВИЧ-деменция Кардиомиопатия Вакуолярная миелопатия Неходжкинская лимфома |
| < 150 мкл−1 | Диссеминированная инфекция, вызванная вирусом простого герпеса Токсоплазмоз Криптококкоз Криптоспоридиоз, хронический Микроспоридиоз Кандидозный эзофагит | |
| < 50 мкл−1 | Диссеминированная цитомегаловирусная инфекция Диссеминированная МАК-инфекция (комплексом Mycobacterium avium) | Лимфома ЦНС |
Лечение
Лечение ВИЧ/СПИДа можно разделить на антиретровирусную терапию и симптоматическую терапию оппортунистических инфекций. На терминальной стадии ВИЧ-инфекции — СПИД — лечение оппортунистических инфекций играет не меньшую роль, чем ВААРТ. Одной из целей антиретровирусной терапии на стадии СПИДа является снижение оппортунистических инфекций путём повышения числа CD4-клеток.[52]
ВИЧ-инфицированные, имеющие число CD4-клеток выше 500 на 1 мм3, не находятся в зоне риска возникновения оппортунистических инфекций. Лица с содержанием CD4 от 500 до 200 клеток в 1 мм3 крови часто подвержены кандидозу и саркоме Капоши. При падении числа CD4-лимфоцитов от 200 до 100 клеток в 1 мм3 возникают пневмоцистная пневмония, гистоплазмоз, кокцидиомикоз и прогрессирующая мультифокальная лейкоэнцефалопатия. При снижении числа клеток от 100 до 50 на 1 мм3 появляются токсоплазмоз, криптоспоридиоз, и криптококкоз, цитомегаловирусная инфекция[52]. Из перечисленных выше оппортунистических инфекций, согласно данным французских исследователей, профилактика пневмоцистной пневмонии, токсоплазмоза и микобактериальной инфекции является более эффективной по соотношению результат/затраты, в то время как профилактика грибковой и цитомегаловирусной инфекции менее эффективна, чем другая терапия ВИЧ-инфекции, в том числе, ВААРТ, и должна иметь более низкий приоритет.[53]
История вопроса
- В 1985 году препарат зидовудин (Retrovir, ZDV, AZT) прошёл клинические испытания для лечения ВИЧ-инфекции. Широко применяется в антиретровирусной терапии с 1987 года. Синтезирован в 1964 году для борьбы с раком.[54]
- 1991—1994 годы — появились зальцитабин, диданозин и ставудин. Примерно в это же время начинают применять триметоприм/сульфаметоксазол, пентамидин, ганцикловир, фоскарнет и флуконазол, которые используются для борьбы с оппортунистическими инфекциями.
- Декабрь 1995 года — март 1996 года — появились первые ингибиторы протеазы: саквинавир, ритонавир, индинавир, применение которых привело к сокращению смертности с 38 % до 22 %[55].
- В 1996 году разработан первый ненуклеозидный ингибитор обратной транскриптазы — невирапин и ингибитор протеазы — нелфинавир.
- С 1994 по 1997 год доля больных в Европе, получающих ВААРТ, возросла с 2 % до 64 %[56], а с 1994 по 1998 год заболеваемость СПИДом упала с 30,7 % до 2,5 %[57].
- В 1998 году появилось понятие липодистрофия, как осложнение терапии, в 1999 году появились сообщения, что она, возможно, обусловлена токсическим действием препаратов на митохондрии.
- В 2000 году вышли исследования Harrington и Carpenter об избирательности терапии в зависимости от числа CD4 лимфоцитов[58].
- С 2005 по 2016 год смертность от СПИДа в мире сократилась почти вдвое — с 1,9 миллиона до 1 млн человек в год[59].
Начало терапии
Рекомендации ВОЗ для начала антиретровирусной терапии[60]
| Клиническая стадия ВОЗ | число CD4 клеток | Рекомендации |
|---|---|---|
| первая | < 200/mm³ | Лечение |
| 200–350/мм³ | Рассмотреть А и В | |
| вторая | < 200/мм³ | Лечение |
| 200–350/мм³ | Рассмотреть А и В | |
| третья | 200—350/мм³ | Лечение |
| четвёртая | 200—350/мм³ | Лечение |
- А — Если уровень лимфоцитов CD4 составляет около 350 клеток, начать переговоры с пациентом о необходимости начала АРТ и подготовка для её начала.
- В — Если вирусная нагрузка > 100 000 копий/мл, то рекомендуется начинать АРТ при CD4 в 350/мм³.
Заключение о начале терапии должно быть принято после двух разных подсчётов CD4 в промежутке 14—28 дней друг от друга, для исключения лабораторных ошибок и других заболеваний.
Прогноз
Без лечения средний период выживаемости после инфицирования ВИЧ составляет от 9 до 11 лет и зависит от подтипа ВИЧ,[61] а продолжительность жизни после постановки диагноза СПИД в отсутствие терапии составляет, по результатам разных исследований, от 6 до 19 месяцев.[62] В регионах, в которых доступна ВААРТ, смертность от ВИЧ-инфекции и СПИДа снижается на 85,1—99,3 % в зависимости от того, насколько своевременно диагностировано заболевание и начато лечение. Продолжительность жизни после диагностики на ранней стадии ВИЧ-инфекции составляет 20—50 лет.[63][64][65][66][67][68] Если лечение начато на поздних стадиях, прогноз менее благоприятный: например, после постановки диагноза СПИД ожидаемая продолжительность жизни составляет 10—40 лет. [69][63]Стоимость лечения может составлять от 385 до 619 тысяч долларов США.[70]
Продолжительность жизни ВИЧ-инфицированных пациентов со временем может изменяться по двум причинам: постоянно разрабатываются новые лекарственные средства и методы лечения, а ВИЧ, в свою очередь, вырабатывает устойчивость к лекарствам. В отсутствие антиретровирусной терапии смерть пациента наступает в течение одного года с момента постановки диагноза СПИД.[71] Считается, что ВИЧ-инфицированный, получающий ВААРТ, может прожить несколько десятилетий без развития СПИДа. Значительное влияние на качество и продолжительность жизни оказывают побочные эффекты от приёма лекарственных препаратов. Особенности развития ВИЧ-инфекции зависят от многих факторов, в том числе: от количества CD4 лимфоцитов и числа копий вирусной РНК на момент начала лечения, возраста пациента, уровня доступной медицинской помощи, приверженности больного лечению и появления резистентных штаммов вируса.
Большинство пациентов умирают от оппортунистических инфекций или опухолей, связанных с нарушением работы иммунной системы.[72] Клинические симптомы значительно отличаются между пациентами и зависят от многих факторов, среди которых: восприимчивость организма хозяина к инфекции, иммунный статус пациента,[73][74][75] качество оказываемой медицинской помощи, сопутствующие инфекции,[71][72] а также штамм вируса, которым инфицирован пациент.[76][77][78]
Даже пациенты, получающие антиретровирусную терапию в течение длительного периода, могут иметь сопутствующие заболевания: нейрокогнитивные расстройства (комплексная СПИД-деменция), остеопороз, нейропатию, злокачественные опухоли, нефропатию, а также сердечно-сосудистые заболевания. Не всегда чётко понятно, являются эти сопутствующие заболевания следствием ВИЧ-инфекции, осложнений или побочными эффектами лечения.[79][80][81][40][41][82][83][84]
Основной причиной смертности от СПИДа в настоящее время является сопутствующий туберкулёз. В Африке ВИЧ-инфекция является основной причиной распространения туберкулёза с 1990 года.[85]
В следующей таблице показана зависимость ответа ВИЧ на антиретровирусную терапию от степени соблюдения пациентом режима лечения.[86]
| Отношение числа назначенных доз к числу принятых доз | Частота, с которой вирусная нагрузка через 6 месяцев составила менее 400 копий/мл |
|---|---|
| > 95% | 78% |
| 90—95% | 45% |
| 80—90% | 33% |
| 70—80% | 29% |
| < 70% | 18% |
В исследованиях, проведённых среди больных СПИДом Нью-Йорка и умерших в 1999—2004 годах, отмечается значительное увеличение (на 33 %) причин смерти, не связанных с инфекцией и соответственно уменьшение причин смерти, связанных с ВИЧ, что может говорить о хорошей эффективности терапии. Частота смертей, не связанных с ВИЧ, за этот период составила 25 %.[87] Более 75 % причин смерти, не связанных с ВИЧ-инфекцией, составили сердечно-сосудистые патологии, онкопатологии, злоупотребление наркотиками.[88]
Каждый год около 70 000 детей становятся сиротами из-за потери родителей, умерших от данной патологии[89]. Таким образом, к 2010 году сиротами СПИД станут примерно 20 миллионов детей[90].
Память жертв

- В Киеве, возле Киево-Печерской Лавры, в 2000-х годах установлен памятник жертвам СПИДа.
- В Кишинёве, в центральном парке имени Штефана чел Маре, был установлен памятник жертвам СПИДа, представляющий собой парковую скамейку из гаек и 1756 болтов — по количеству умерших от СПИДа в Молдове.
- Памятник жителям канадской провинции Квебек, умершим от СПИДа, установлен на улице Sainte-Catherine — центральной улице Gay Village (весёлой деревни) города Монреаль[91].
- Памятник жертвам СПИДа в Риге — своеобразная дорожка из камней, выложенная на пятачке между улицами Марияс и Сатеклес. Возглавляет дорожку каменный столб, а на булыжниках выбиты имена Фредди Меркьюри, Рудольфа Нуриева, Энтони Перкинса и других известных жертв чумы XX века.
См. также
- Тимоти Рэй Браун («Берлинский пациент») — первый человек, который вылечился от ВИЧ/СПИДа.
- Роберт Рейфорд («пациент зиро») — первая зарегистрированная жертва ВИЧ/СПИДа в Северной Америке.
- Арвид Ноэ — первая зарегистрированная жертва ВИЧ/СПИДа в Европе.
- Синдромы врождённого иммунного дефицита (Первичные иммунодефициты)
- Всемирный день борьбы со СПИДом
- ВИЧ-диссидентство
Примечания
- ↑ Sepkowitz K. A. AIDS--the first 20 years. (англ.) // The New England journal of medicine. — 2001. — Vol. 344, no. 23. — P. 1764—1772. — DOI:10.1056/NEJM200106073442306. — PMID 11396444.
- ↑ Weiss R. A. How does HIV cause AIDS? (англ.) // Science (New York, N.Y.). — 1993. — Vol. 260, no. 5112. — P. 1273—1279. — PMID 8493571.
- ↑ Cecil, Russell. Textbook of Medicine. — Philadelphia : Saunders, 1988. — P. 1523, 1799. — ISBN 0721618480.
- ↑ Divisions of HIV/AIDS Prevention. HIV and Its Transmission (недоступная ссылка). Centers for Disease Control & Prevention (2003). Проверено 23 мая 2006. Архивировано 4 мая 2001 года.
- ↑ San Francisco AIDS Foundation. How HIV is spread (14 апреля 2006). Проверено 23 мая 2006. Архивировано 22 августа 2011 года.
- ↑ Gallo RC (2006). “A reflection on HIV/AIDS research after 25 years”. Retrovirology. 3: 72. DOI:10.1186/1742-4690-3-72. PMC 1629027. PMID 17054781.
- ↑ About World AIDS Day (англ.). World AIDS Day. National AIDS Trust. Проверено 2 декабря 2018.
- ↑ Gottlieb MS (2006). “Pneumocystis pneumonia--Los Angeles. 1981”. Am J Public Health. 96 (6): 980—1, discussion 982–3. PMC 1470612. PMID 16714472. Проверено 2009-03-31.
- ↑ Pneumocystis Pneumonia – Los Angeles. Проверено 5 мая 2008. Архивировано 27 мая 2012 года.
- ↑ Altman LK. New homosexual disorder worries officials, The New York Times (11 мая 1982).
- ↑ Making Headway Under Hellacious Circumstances (PDF). American Association for the Advancement of Science (28 июля 2006). Проверено 23 июня 2008.
- 1 2 Centers for Disease Control (CDC) (1982). “Update on acquired immune deficiency syndrome (AIDS)—United States”. MMWR Morb Mortal Wkly Rep. 31 (37): 507—508, 513—514. PMID 6815471.
- ↑ Kher U. A Name for the Plague, Time (27 июля 1982). Проверено 10 марта 2008.
- ↑ Barré-Sinoussi F., Chermann J. C., Rey F., Nugeyre M. T., Chamaret S., Gruest J., Dauguet C., Axler-Blin C., Vézinet-Brun F., Rouzioux C., Rozenbaum W., Montagnier L. Isolation of a T-lymphotropic retrovirus from a patient at risk for acquired immune deficiency syndrome (AIDS). (англ.) // Science (New York, N.Y.). — 1983. — Vol. 220, no. 4599. — P. 868—871. — PMID 6189183.
- ↑ Gallo R. C., Sarin P. S., Gelmann E. P., Robert-Guroff M., Richardson E., Kalyanaraman V. S., Mann D., Sidhu G. D., Stahl R. E., Zolla-Pazner S., Leibowitch J., Popovic M. Isolation of human T-cell leukemia virus in acquired immune deficiency syndrome (AIDS). (англ.) // Science (New York, N.Y.). — 1983. — Vol. 220, no. 4599. — P. 865—867. — PMID 6601823.
- 1 2 Вирусы недоверия. Оглашение имен первых лауреатов Нобелевской премии-2008 вызвало неоднозначную реакцию. Российская газета (9 октября 2008). — Российская газета — Неделя №4769. Проверено 2 декабря 2018.
- ↑ The Nobel Prize in Physiology or Medicine 2008 Press Release. — «Harald zur Hausen, Françoise Barré-Sinoussi, Luc Montagnier». Проверено 21 июля 2014.
- 1 2 3 4 5 6 7 8 Белозеров, Е. С., Змушко, Е. И. ВИЧ-инфекция. — второе, переработанное и дополненное. — Санкт-Петербург: Питер, 2003. — С. 368. — 3000 экз. — ISBN 5272003748.
- ↑ СПИД — первые 20 лет
- ↑ UNAIDS/WHO AIDS Epidemic Update: December 2006 (рус.) (Проверено 18 января 2007)
- ↑ Gilbert MT, Rambaut A, Wlasiuk G, Spira TJ, Pitchenik AE, Worobey M (2007). “The emergence of HIV/AIDS in the Americas and beyond”. Proc. Natl. Acad. Sci. U.S.A. 104 (47): 18566—70. DOI:10.1073/pnas.0705329104. PMC 2141817. PMID 17978186.
- ↑ Worobey M, Gemmel M, Teuwen DE; et al. (October 2008). “Direct evidence of extensive diversity of HIV-1 in Kinshasa by 1960”. Nature. 455 (7213): 661—4. DOI:10.1038/nature07390. PMID 18833279. Проверено 2009-03-31. Используется устаревший параметр
|month=(справка) - ↑ Holmes CB, Losina E, Walensky RP, Yazdanpanah Y, Freedberg KA (2003). “Review of human immunodeficiency virus type 1-related opportunistic infections in sub-Saharan Africa”. Clin. Infect. Dis. 36 (5): 656&dash, 662. DOI:10.1086/367655. PMID 12594648.
- ↑ Guss DA (1994). “The acquired immune deficiency syndrome: an overview for the emergency physician, Part 1”. J. Emerg. Med. 12 (3): 375—384. DOI:10.1016/0736-4679(94)90281-X. PMID 8040596.
- ↑ Guss DA (1994). “The acquired immune deficiency syndrome: an overview for the emergency physician, Part 2”. J. Emerg. Med. 12 (4): 491—497. DOI:10.1016/0736-4679(94)90346-8. PMID 7963396.
- ↑ Feldman C (2005). “Pneumonia associated with HIV infection”. Curr. Opin. Infect. Dis. 18 (2): 165—170. DOI:10.1097/01.qco.0000160907.79437.5a. PMID 15735422.
- ↑ Kwara A, Ramachandran G, Swaminathan S (January 2010). “Dose adjustment of the non-nucleoside reverse transcriptase inhibitors during concurrent rifampicin-containing tuberculosis therapy: one size does not fit all”. Expert Opinion on Drug Metabolism & Toxicology. 6 (1): 55—68. DOI:10.1517/17425250903393752. PMID 19968575. Используется устаревший параметр
|month=(справка) - ↑ who.int Архивная копия от 27 января 2012 на Wayback Machine (недоступная ссылка с 21-05-2013 [2115 дней] — история, копия)
- ↑ Decker CF, Lazarus A (August 2000). “Tuberculosis and HIV infection. How to safely treat both disorders concurrently”. Postgraduate Medicine. 108 (2): 57—60, 65—8. PMID 10951746. Используется устаревший параметр
|month=(справка) - ↑ Zaidi SA, Cervia JS (2002). “Diagnosis and management of infectious esophagitis associated with human immunodeficiency virus infection”. Journal of the International Association of Physicians in AIDS Care. 1 (2): 53—62. DOI:10.1177/154510970200100204. PMID 12942677.
- ↑ Pollok RC (2001). “Viruses causing diarrhoea in AIDS”. Novartis Foundation Symposium. 238: 276—83, discussion 283–8. DOI:10.1002/0470846534.ch17. PMID 11444032.
- ↑ Guerrant RL, Hughes JM, Lima NL, Crane J (1990). “Diarrhea in developed and developing countries: magnitude, special settings, and etiologies”. Reviews of Infectious Diseases. 12 (Suppl 1): S41—50. PMID 2406855.
- ↑ Gazzard B, Balkin A, Hill A. Analysis of neuropsychiatric adverse events during clinical trials of efavirenz in antiretroviral-naive patients: a systematic review // AIDS Rev. — 2010. — Т. 12, вып. 2. — С. 67—75.
- ↑ Luft BJ, Chua A (August 2000). “Central Nervous System Toxoplasmosis in HIV Pathogenesis, Diagnosis, and Therapy”. Current Infectious Disease Reports. 2 (4): 358—362. DOI:10.1007/s11908-000-0016-x. PMID 11095878. Используется устаревший параметр
|month=(справка) - ↑ Sadler M, Nelson MR (June 1997). “Progressive multifocal leukoencephalopathy in HIV”. International Journal of STD & AIDS. 8 (6): 351—7. DOI:10.1258/0956462971920181. PMID 9179644. Используется устаревший параметр
|month=(справка) - ↑ Gray F, Adle-Biassette H, Chretien F, Lorin de la Grandmaison G, Force G, Keohane C (2001). “Neuropathology and neurodegeneration in human immunodeficiency virus infection. Pathogenesis of HIV-induced lesions of the brain, correlations with HIV-associated disorders and modifications according to treatments”. Clinical Neuropathology. 20 (4): 146—55. PMID 11495003.
- ↑ Grant I, Sacktor H, McArthur J. HIV neurocognitive disorders // The Neurology of AIDS / H. E. Gendelman, I. Grant, I. Everall, S. A. Lipton, and S. Swindells. (ed.). — 2nd. — London, UK : Oxford University Press, 2005. — P. 357–373. — ISBN 0-19-852610-5.
- ↑ Satishchandra P, Nalini A, Gourie-Devi M; et al. (January 2000). “Profile of neurologic disorders associated with HIV/AIDS from Bangalore, south India (1989-96)”. The Indian Journal of Medical Research. 111: 14—23. PMID 10793489. Используется устаревший параметр
|month=(справка) - ↑ Wadia RS, Pujari SN, Kothari S; et al. (March 2001). “Neurological manifestations of HIV disease”. The Journal of the Association of Physicians of India. 49: 343—8. PMID 11291974. Используется устаревший параметр
|month=(справка) - 1 2 Boshoff C, Weiss R (2002). “AIDS-related malignancies”. Nat. Rev. Cancer. 2 (5): 373—382. DOI:10.1038/nrc797. PMID 12044013.
- 1 2 Yarchoan R, Tosato G, Little RF (2005). “Therapy insight: AIDS-related malignancies — the influence of antiviral therapy on pathogenesis and management”. Nat. Clin. Pract. Oncol. 2 (8): 406—415. DOI:10.1038/ncponc0253. PMID 16130937.
- ↑ Ho-Yen C and Chang F (June 1, 2008). “Gastrointestinal Malignancies in HIV/AIDS”. The AIDS Reader. 18 (6).
- ↑ Palefsky J (2007). “Human papillomavirus infection in HIV-infected persons”. Top HIV Med. 15 (4): 130—3. PMID 17720998.
- ↑ Bonnet F, Lewden C, May T; et al. (2004). “Malignancy-related causes of death in human immunodeficiency virus-infected patients in the era of highly active antiretroviral therapy”. Cancer. 101 (2): 317—324. DOI:10.1002/cncr.20354. PMID 15241829.
- ↑ Skoulidis F, Morgan MS, MacLeod KM (2004). “Penicillium marneffei: a pathogen on our doorstep?”. J. R. Soc. Med. 97 (2): 394—396. DOI:10.1258/jrsm.97.8.394. PMC 1079563. PMID 15286196.
- ↑ Silvero AM, Acevedo-Gadea CR, Pantanowitz L "et al"; (June 4, 2009). “Unsuspected Parvovirus B19 Infection in a Person With AIDS”. The AIDS Reader. 19 (6).
- ↑ WHO CD4+ Technology procurement scheme [http://www.who.int/entity/diagnostics_laboratory/CD4_Technical_Advice_ENG.pdf CD4+ Technical Advice pdf 308kb
- ↑ HIV/AIDS Protocols on Treatment and Care Management of Opportunistic Infections and General Symptoms of HIV/AIDS (недоступная ссылка с 21-05-2013 [2115 дней] — история, копия)
- ↑ Revised Classification System for HIV Infection and Expanded Surveillance Case Definition for AIDS Among Adolescents and Adults
- ↑ D. L. Hanson, S. Y. Chu, K. M. Farizo and J. W. Ward Distribution of CD4+ T lymphocytes at diagnosis of acquired immunodeficiency syndrome-defining and other human immunodeficiency virus-related illnesses Archives of Internal Medicine
- ↑ Бартлетт Дж., Галлант Дж. Клиническое течение и стадии вич-инфекции Архивная копия от 27 сентября 2007 на Wayback Machine
- 1 2 OPPORTUNISTIC INFECTIONS AND THEIR RELATIONSHIP TO HIV/AIDS
- ↑ Prevention of Human Immunodeficiency Virus-Related Opportunistic Infections in France: A Cost-Effectiveness Analysis Y. Yazdanpanah, S. J. Goldie, A. D. Paltiel, E. Losina, L. Coudeville, M. C. Weinstein, Y. Gerard,1 A. D. Kimmel, H. Zhang, R. Salamon, Y. Mouton, K. A. Freedberg Clinical Infectious Diseases 2003; 36:86-96 by the Infectious Diseases Society of America
- ↑ Biology Daily Zidovudine
- ↑ Cameron DW, Heath-Chiozzi M, Danner S, Cohen C, Kravcik S, Maurath C, Sun E, Henry D, Rode R, Potthoff A, Leonard J. Randomised placebo-controlled trial of ritonavir in advanced HIV-1 disease
- ↑ Kirk O, Mocroft A, Katzenstein TL, Lazzarin A, Antunes F, Francioli P, Brettle RP, Parkin JM, Gonzales-Lahoz J, Lundgren JD. Changes in use of antiretroviral therapy in regions of Europe over time. EuroSIDA Study Group.
- ↑ Tracking HIV/AIDS across Europe 2003 EuroSIDA Архивная копия от 20 сентября 2008 на Wayback Machine
- ↑ Harrington M, Carpenter CC. Hit HIV-1 hard, but only when necessary.
- ↑ ООН: Смертность больных СПИДом за 10 лет сократилась вдвое. RuNews24.ru (20.07.2017).
- ↑ HIV/AIDS Protocols on Treatment and Care [http://www.euro.who.int/document/SHA/Chap_1_web.pdf (недоступная+ссылка) Patient Evaluation and Antiretroviral Treatment for Adults and Adolescents pdf, 1MB (недоступная ссылка с 21-05-2013 [2115 дней] — история, копия)
- ↑ UNAIDS, WHO. 2007 AIDS epidemic update (PDF) (December 2007). Проверено 2008–03–12. Архивировано 3 февраля 2012 года.
- ↑ Zwahlen M, Egger M (2006). “Progression and mortality of untreated HIV-positive individuals living in resource-limited settings: update of literature review and evidence synthesis” (PDF). UNAIDS Obligation HQ/05/422204. Проверено 2008-03-19.
- 1 2 Knoll B, Lassmann B, Temesgen Z (2007). “Current status of HIV infection: a review for non-HIV-treating physicians”. Int J Dermatol. 46 (12): 1219—28. DOI:10.1111/j.1365-4632.2007.03520.x. PMID 18173512.
- ↑ Antiretroviral Therapy Cohort Collaboration. Life expectancy of individuals on combination antiretroviral therapy in high-income countries: a collaborative analysis of 14 cohort studies // Lancet (London, England). — 2008-07-26. — Т. 372, вып. 9635. — С. 293–299. — ISSN 1474-547X. — DOI:10.1016/S0140-6736(08)61113-7.
- ↑ Bruce R. Schackman, Kelly A. Gebo, Rochelle P. Walensky, Elena Losina, Tammy Muccio. The lifetime cost of current human immunodeficiency virus care in the United States // Medical Care. — 2006-11. — Т. 44, вып. 11. — С. 990–997. — ISSN 0025-7079. — DOI:10.1097/01.mlr.0000228021.89490.2a.
- ↑ Emery S, Neuhaus JA, Phillips AN et al. Major clinical outcomes in antiretroviral therapy (ART)-naive participants and in those not receiving ART at baseline in the SMART Study. J Infect Dis 2008; 197: 1133—1144.
- ↑ Katzenstein DA, Hammer SM, Hughes MD et al. The relation of virologic and immunologic markers to clinical outcomes after nucleoside therapy in HIV-infected adults with 200 to 500 CD4 cells per cubic millimeter. N Engl J Med 1996; 335: 1091—1098.
- ↑ Sterne JA, Herna´ n MA, Ledergerber B et al. Long-term effectiveness of potent antiretroviral therapy in preventing AIDS and death: a prospective cohort study. Lancet 2005; 366: 378—384.
- ↑ Martin Vogel, Carolynne Schwarze-Zander, Jan-Christian Wasmuth, Ulrich Spengler, Tilman Sauerbruch. The treatment of patients with HIV // Deutsches Arzteblatt International. — 2010-7. — Т. 107, вып. 28-29. — С. 507–515; quiz 516. — ISSN 1866-0452. — DOI:10.3238/arztebl.2010.0507.
- ↑ (англ.) The Lifetime Cost of Current Human Immunodeficiency Virus Care in the United States. Medical Care
- 1 2 Morgan D, Mahe C, Mayanja B, Okongo JM, Lubega R, Whitworth JA (2002). “HIV-1 infection in rural Africa: is there a difference in median time to AIDS and survival compared with that in industrialized countries?”. AIDS. 16 (4): 597—632. DOI:10.1097/00002030-200203080-00011. PMID 11873003.
- 1 2 Lawn SD (2004). “AIDS in Africa: the impact of coinfections on the pathogenesis of HIV-1 infection”. J. Infect. Dis. 48 (1): 1—12. DOI:10.1016/j.jinf.2003.09.001. PMID 14667787.
- ↑ Clerici M, Balotta C, Meroni L; et al. (1996). “Type 1 cytokine production and low prevalence of viral isolation correlate with long-term non progression in HIV infection”. AIDS Res. Hum. Retroviruses. 12 (11): 1053—1061. DOI:10.1089/aid.1996.12.1053. PMID 8827221.
- ↑ Morgan D, Mahe C, Mayanja B, Whitworth JA (2002). “Progression to symptomatic disease in people infected with HIV-1 in rural Uganda: prospective cohort study”. BMJ. 324 (7331): 193—196. DOI:10.1136/bmj.324.7331.193. PMC 64788. PMID 11809639.
- ↑ Tang J, Kaslow RA (2003). “The impact of host genetics on HIV infection and disease progression in the era of highly active antiretroviral therapy”. AIDS. 17 (Suppl 4): S51—S60. DOI:10.1097/00002030-200317004-00006. PMID 15080180.
- ↑ Campbell GR, Pasquier E, Watkins J; et al. (2004). “The glutamine-rich region of the HIV-1 Tat protein is involved in T-cell apoptosis”. J. Biol. Chem. 279 (46): 48197—48204. DOI:10.1074/jbc.M406195200. PMID 15331610.
- ↑ Campbell GR, Watkins JD, Esquieu D, Pasquier E, Loret EP, Spector SA (2005). “The C terminus of HIV-1 Tat modulates the extent of CD178-mediated apoptosis of T cells”. J. Biol. Chem. 280 (46): 38376—39382. DOI:10.1074/jbc.M506630200. PMID 16155003.
- ↑ Senkaali D, Muwonge R, Morgan D, Yirrell D, Whitworth J, Kaleebu P (2005). “The relationship between HIV type 1 disease progression and V3 serotype in a rural Ugandan cohort”. AIDS Res. Hum. Retroviruses. 20 (9): 932—937. DOI:10.1089/aid.2004.20.932. PMID 15585080.
- ↑ Woods S. P., Moore D. J., Weber E., Grant I. Cognitive neuropsychology of HIV-associated neurocognitive disorders. (англ.) // Neuropsychology review. — 2009. — Vol. 19, no. 2. — P. 152—168. — DOI:10.1007/s11065-009-9102-5. — PMID 19462243.
- ↑ Brown T. T., Qaqish R. B. Antiretroviral therapy and the prevalence of osteopenia and osteoporosis: a meta-analytic review. (англ.) // AIDS (London, England). — 2006. — Vol. 20, no. 17. — P. 2165—2174. — DOI:10.1097/QAD.0b013e32801022eb. — PMID 17086056.
- ↑ Nicholas PK; Kemppainen JK; Canaval GE ; et al. (February 2007). “Symptom management and self-care for peripheral neuropathy in HIV/AIDS”. AIDS Care. 19 (2): 179—89. DOI:10.1080/09540120600971083. PMID 17364396. Используется устаревший параметр
|month=(справка); Неизвестный параметр|author-separator=(справка) - ↑ Post F. A., Holt S. G. Recent developments in HIV and the kidney. (англ.) // Current opinion in infectious diseases. — 2009. — Vol. 22, no. 1. — P. 43—48. — DOI:10.1097/QCO.0b013e328320ffec. — PMID 19106702.
- ↑ Burgoyne RW, Tan DH (March 2008). “Prolongation and quality of life for HIV-infected adults treated with highly active antiretroviral therapy (HAART): a balancing act”. J. Antimicrob. Chemother. 61 (3): 469—73. DOI:10.1093/jac/dkm499. PMID 18174196. Используется устаревший параметр
|month=(справка) - ↑ AIDS Patients Now Living Longer, But Aging Faster. Npr.org. Проверено 1 ноября 2011. Архивировано 3 февраля 2012 года.
- ↑ «Туберкулез информация ВОЗ».
- ↑ David L. Paterson, MB, BS, FRACP; Susan Swindells, MD; Jeffrey Mohr, MSW; Michelle Brester, RN; Emanuel N. Vergis, MD; Cheryl Squier, RN; Marilyn M. Wagener, MPH; and Nina Singh, MD Adherence to Protease Inhibitor Therapy and Outcomes in Patients with HIV Infection
- ↑ (англ.) Sackoff JE, Hanna DB, Pfeiffer MR, Torian LV. Causes of death among persons with AIDS in the era of highly active antiretroviral therapy: New York City.
- ↑ Все большее число больных СПИДом умирают от причин, не связанных с ВИЧ-инфекцией. Результаты. Выводы.
- ↑ AIDS Orphan’s Preventable Death Challenges Those Left Behind, by Tony Karon, June 01, 2001
- ↑ Project Aids Orphan (недоступная ссылка). Проверено 14 августа 2010. Архивировано 12 мая 2011 года.
- ↑ AIDS victims Monument
Литература
- Леви Д. Э. ВИЧ и патогенез СПИДа. — Перевод 3-го издания. — М.: Научный Мир, 2010. — 736 с. — ISBN 978-5-91522-198-6.
- Малый В.П. ВИЧ. СПИД. Новейший медицинский справочник. — М.: Эксмо, 2009. — 672 с. — ISBN 978-5-699-31017-3.
- Покровский В.В. (редактор). ВИЧ-инфекция и СПИД: Национальное руководство. — М.: ГЭОТАР-Медиа, 2013. — 608 с. — ISBN 978-5-9704-2442-1.
- Савельева И. Если вы пишете о СПИДе.... — М.: Издательский центр «Рубикон», 1999.
- Супотницкий М.В. Эволюционная патология. К вопросу о месте ВИЧ-инфекции и ВИЧ/СПИД-пандемии среди других инфекционных, эпидемических и пандемических процессов. — Москва: Вузовская книга, 2009. — 400 с. — ISBN 978-5-9502-0378-7.
- Beck E.J., Mays N., Whiteside A.W., Zuniga J.M. (Editors). The HIV pandemic: Local and global implications. — Oxford — New York: Oxford University Press, 2006. — 799 с. — ISBN 978-0-19-923740-1.
- Bushman F.D., Nabel G.J., Swanstrom R. (Editors). HIV: From biology to prevention and treatment. — Cold Spring Harbor, New York, USA: Cold Spring Harbor Laboratory Press, 2012. — 572 с. — ISBN 978-193611340-8.
- Gendelman H.E., Grant I., Everall I.P., Fox H.S., Gelbard H.A., Lipton S.A., Swindells S. (Editors). The neurology of AIDS. — New York: Oxford University Press, 2012. — 1115 с. — ISBN 978-0-19-539934-9.
- Hall J.C., Hall B.J., Cockerell C.J. (Editors). HIV/AIDS in the post-HAART era: Manifestations, treatment, and epidemiology. — Shelton, CT, USA: People's Medical Publishing House — USA, 2011. — 1019 с. — ISBN 978-1-60795-105-6.
- Levy J.A. HIV and the pathogenesis of AIDS. — Third edition. — ASM Press, 2007. — 644 с. — ISBN 978-1-55581-393-2.
- Mildvan D. (Editor). International atlas of AIDS. — Springer, 2008. — 366 с. — ISBN 978-1-57340-274-3.
- Morse S.A., Ballard R.C., Holmes K.K., Moreland A.A. (Editors). Atlas of sexually transmitted diseases and AIDS. — Saunders Elsevier, 2010. — 374 с. — ISBN 978-0-7020-4060-3.
- Pancino G., Silvestri G., Fowke K. (Editors). Models of protection against HIV/SIV: Avoiding AIDS in humans and monkeys. — UK-USA-Canada: Academic Press, 2012. — 345 с. — ISBN 978-0-12-387715-4.
- Pepin J. The origins of AIDS. — New York, USA: Cambridge University Press, 2011. — 293 с. — ISBN 978-0-52118637-7.
- Prasad V.R., Kalpana G.V. (Editors). HIV protocols. — Humana Press, 2009. — 457 с. — ISBN 978-1-58829-859-1.
- Saag M.S., Chambers H.F., Eliopoulos G.M., Gilbert D.N., Moellering R.C. (Editors). The Sanford guide to HIV/AIDS therapy 2012. — Sperryville, VA, USA: Antimicrobial Therapy Inc., 2012. — 214 с. — ISBN 978-1-930808-69-0.
- Sax P.E., Cohen C.J., Kuritzkes D.R. (Editors). HIV essentials. — Jones and Bartlett Learning, 2012. — 248 с. — ISBN 978-1-4496-5092-6.
- Spearman P., Freed E.O. (Editors). HIV interactions with host cell proteins. — Springer, 2009. — 204 с. — ISBN 978-3-642-02174-9.
- Volberding P.A., Greene W.C., Lange J.M.A., Gallant J.E., Sewankambo N. (Editors). Sande's HIV/AIDS medicine: Medical management of AIDS 2013. — Elsevier, 2012. — 580 с. — ISBN 9781455706952.
- Weeks B.B., Alcamo I.E. AIDS: The biological basis. — USA — Canada — UK: Jones and Bartlett Publishers, 2010. — 360 с. — ISBN 978-0-7637-6324-4.
Ссылки
- Национальный доклад Российской Федерации о ходе выполнения Декларации о приверженности делу борьбы с ВИЧ/СПИД
- Научно-популярный журнал «СПИД. Секс. Здоровье». Основан в 1991 году.
Данная страница на сайте WikiSort.ru содержит текст со страницы сайта "Википедия".
Если Вы хотите её отредактировать, то можете сделать это на странице редактирования в Википедии.
Если сделанные Вами правки не будут кем-нибудь удалены, то через несколько дней они появятся на сайте WikiSort.ru .