| Метаболический синдром | |
|---|---|
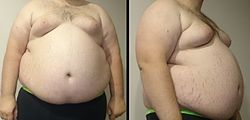 Мужчина: рост — 177 см, вес — 146 кг, ИМТ — 46 кг/м² | |
| МКБ-9 | 277.7 |
| OMIM | 605552 |
| DiseasesDB | 31955 |
| MedlinePlus | 007290 |
| MeSH | D024821 |
Метаболи́ческий синдро́м (МС) (синонимы: метаболический синдром X, синдром Reaven, синдром резистентности к инсулину) — увеличение массы висцерального жира, снижение чувствительности периферических тканей к инсулину и гиперинсулинемия, которые нарушают углеводный, липидный, пуриновый обмен, а также вызывают артериальную гипертензию.
История
В 1981 г. M. Hanefeld и W. Leoonardt предложили обозначить случаи сочетания различных метаболических нарушений термином «метаболический синдром» (МС).
В 1988 г. профессор G. Reaven в своей Бантинговской лекции на основании собственных наблюдений и обобщения исследований других авторов выдвинул гипотезу, в соответствии с которой резистентность к инсулину, абдоминальное ожирение, артериальная гипертензия (АГ), атерогенная дислипидемия и ишемическая болезнь сердца (ИБС) служат проявлением патологического состояния, которое он предложил назвать «синдромом Х». В 1989 г. D. Kaplan ввёл термин «смертельный квартет»: сочетание сахарного диабета, ожирения, АГ и ИБС.
По H. Arnesen (1992) под метаболическим синдромом понимают сочетание по крайней мере двух из пяти нарушений:
- резистентность к инсулину со сниженной толерантностью к углеводам и гиперинсулинемией;
- дислипопротеидемия с гипертриглицеридемией и сниженным уровнем холестерина липопротеинов высокой плотности;
- склонность к тромбообразованию и повышение в плазме крови уровня ингибитора активатора плазминогена;
- артериальная гипертензия на фоне повышенной активности симпатической нервной системы;
- генерализованное ожирение с повышенной секрецией свободных жирных кислот в портальную вену.
Распространённость
Согласно данным ВОЗ, число больных с инсулинорезистентным синдромом, имеющих высокий риск развития сахарного диабета 2-го типа, составляет в Европе 40—60 миллионов человек. В промышленно развитых странах распространённость метаболического синдрома среди лиц старше 30 лет составляет 10—20 %, в США — 34 % (44 % среди людей старше 50 лет)[1]. Считалось, что метаболический синдром — болезнь людей среднего возраста и (преимущественно) женщин. Однако проведенное под эгидой Американской ассоциации диабета обследование свидетельствует о том, что данный синдром демонстрирует устойчивый рост среди подростков и молодёжи. Так, по данным учёных из Вашингтонского университета, в период с 1994 по 2000 год частота встречаемости метаболического синдрома среди подростков возросла с 4,2 до 6,4 %. В общенациональных масштабах количество подростков и молодых людей, страдающих синдромом X, оценивается более чем в 2 миллиона.
Метаболический синдром — одна из наиболее актуальных проблем современной медицины, связанная с ведением нездорового образа жизни. Понятие «здоровый образ жизни» включает рациональное питание, поддержание нормальной массы тела, регулярную и соответствующую возрасту физическую активность, отказ от употребления алкоголя и табакокурения.
Группы риска
К группам риска для выявления метаболического синдрома относятся лица как с начальными признаками заболевания, так и с его осложнениями, такими как:
- Артериальная гипертония.
- Сахарный диабет 2-го типа (или предиабет).
- Избыточная масса тела и ожирение.
- Наличие ИБС, заболевание периферических сосудов, цереброваскулярные заболевания, связанные с атеросклерозом.
- Прямые родственники с гиперлипидемией, ожирением, сахарным диабетом или ИБС.
- Малоподвижный образ жизни.
- Синдром поликистозных яичников.
- Эректильная дисфункция.
- Нарушение обмена мочевой кислоты (гиперурикемия, или подагра).
- Менопаузальный период у женщин.
Патогенез
Согласно современным представлениям, в основе всех проявлений метаболического синдрома лежит первичная инсулинорезистентность и сопутствующая гиперинсулинемия. У женщин частота возрастает в менопаузе. Данный синдром генетически детерминирован, его развитию способствуют избыточное, калорийное питание, гиподинамия, некоторые заболевания или приём препаратов-антагонистов инсулина. Среди лиц с превышением индекса массы тела на 40 % утилизация глюкозы снижается на 30—40 %.
Ожирение — независимый фактор риска сердечно-сосудистых заболеваний с высокой смертностью. Выделяют два его типа: андроидный и гиноидный. Андроидный проявляется неравномерным распределением жира с избыточным отложением в верхней половине туловища, на животе и увеличения количества висцерального (внутреннего) жира. На конечностях и ягодицах жира мало. Такое ожирение называют абдоминальным.
Андроидный тип ожирения — главный фактор риска развития артериальной гипертензии, атеросклероза и сахарного диабета второго типа. При висцеральном (внутреннем) ожирении в кровоток через систему воротной вены поступает избыточное количество свободных жирных кислот (увеличение в 20—30 раз по сравнению с нормой). В результате печень подвергается мощному и постоянному воздействию свободных жирных кислот, что приводит к ряду метаболических нарушений (гипергликемия, увеличение липопротеинов низкой плотности, обогащённых триглицеридами, инсулинорезистентность, гиперинсулинемия). Инсулинорезистентность и гиперинсулинемия способствуют развитию артериальной гипертензии.
Как показал д-р Kalle Suoula и коллеги (Университет Тампере, Финляндия), метаболический синдром достоверно коррелирует с повышенной жёсткостью артериальной стенки, которая диагностировалась путём определения скорости пульсовой волны (СПВ). По данным регрессионного анализа, артериальное давление, возраст, окружность талии, уровень глюкозы натощак независимо предсказывали увеличение артериальной жёсткости у лиц среднего и старшего возраста. Таким образом, данное исследование впервые продемонстрировало, что метаболический синдром достоверно ассоциируются с увеличением скорости пульсовой волны СПВ.
Через 10—20 лет после начала метаболического синдрома развивается и прогрессирует атеросклероз — в дальнейшем возможны осложнения: инфаркт и инсульт.
Диагностика
Критерии диагностики
Основной признак: центральный (абдоминальный) тип ожирения — окружность талии более 80 см у женщин и более 94 см у мужчин (для европеоидов). Также измеряют индекс массы тела для определения степени ожирения и степени риска сердечно-сосудистых осложнений.
| Типы массы тела | ИМТ (кг/м²) | Риск сопутствующих заболеваний |
|---|---|---|
| Дефицит массы тела | <18,5 | Низкий(повышен риск других заболеваний) |
| Нормальная масса тела | 18,5—24,9 | Обычный |
| Избыточная масса тела | 25,0—29,9 | Повышенный |
| Ожирение I степени | 30,0—34,9 | Высокий |
| Ожирение II степени | 35,0—39,9 | Очень высокий |
| Ожирение III степени | 40 | Чрезвычайно высокий |
Дополнительные критерии:
- Артериальная гипертензия (АД >140/90 мм рт. ст.)
- Повышение уровня ТГ >1,7 ммоль/л
- Снижение уровня ХС ЛПВП <1,0 ммоль/л у мужчин; <1,2 ммоль/л у женщин
- Повышение уровня ХС ЛПНП >3,0 ммоль/л
- Гипергликемия натощак (глюкоза в плазме крови натощак > 6,1 ммоль/л)
- Нарушение толерантности к глюкозе — глюкоза в плазме крови через 2 часа после теста толерантности к глюкозе в пределах >7,8 и <11,1 ммоль/л.
Один основной и два дополнительных критерия подтверждают диагноз МС.
Дифференциальная диагностика
Абдоминальное ожирение, АГ и нарушения метаболизма углеводов и жиров, характерные для МС, наблюдаются при болезни и синдроме Иценко-Кушинга. Даже внешний вид пациентов с МС и болезнью Иценко-Кушинга зачастую идентичен, что требует дифференциальной диагностики.
Для дифференциальной диагностики с тем или иным эндокринным заболеванием, протекающим со сходной с МС клинической картиной, необходимо использовать дополнительные методы исследования.
Компьютерная томография надпочечников позволит установить или исключить их первичную патологию. КТ или ядерная магнитно-резонансная томография гипофиза поможет оценить его функционально-структурное состояние и определить наличие или отсутствие микро- или макроаденом. Для болезни Иценко-Кушинга характерны наличие опухоли гипофиза и двустороння гиперплазия надпочечников. Синдром Иценко-Кушинга может быть связан с односторонним поражением надпочечников (кортикостерома, аденокарцинома коры надпочечников).
Дополнительную помощь в дифференциальной диагностике могут оказать гормональные методы исследования. С этой целью определяют содержание в крови кортизола, альдостерона, АКТГ, пролактина, тиреотропного гормона и др. У пациентов с МС также может наблюдаться небольшое повышение уровней кортизола, пролактина, тиреотропного гормона, АКТГ, но при первичной эндокринной патологии превышение концентрации этих гормонов будет в десятки и сотни раз больше нормальных значений. При подозрении на наличие альдостеромы определение содержания альдостерона и ренина поможет в дифференциальной диагностике. Выявлению феохромоцитомы будет способствовать, наряду с КТ надпочечников и парааортальной области, исследование катехоламинов в крови и моче и ванилил-миндальной кислоты в моче, особенно в период после гипертонического криза.
Нечасто удаётся определить органическую причину ожирения. Только у 1 из 1 тыс. пациентов можно обнаружить заболевание, приводящее к повышению МТ. Тем не менее, тщательное обследование пациентов для определения возможной причины ожирения необходимо, так как это в значительной степени влияет на тактику лечения.
Формулировка диагноза
Диагноз «метаболический синдром» в МКБ-10 отсутствует. Рубрицированы лишь эссенциальная АГ (гипертоническая болезнь) — код I10 и ожирение — код Ε66.9. В диагнозе может быть двойная кодировка (I10 и Ε66.9); в зависимости от превалирования той или иной код ставится на первое место. В диагностических заключениях описываются все составляющие данного симптомокомплекса.
Учитывая, что повышение АД при МС является следствием абдоминального ожирения, инсулинорезистентности и гиперинсулинемии, АГ носит вторичный характер и является симптоматической, за исключением случаев, когда АГ возникала до появления признаков МС.
Примеры диагностических заключений
- Диагноз: ожирение I ст. Нарушение толерантности к глюкозе. Артериальная гипертензия 2 степени, риск 2 (умеренный).
- Диагноз: ожирение III ст. Дислипидемия. Нарушение толерантности к глюкозе. Гиперурикемия. Артериальная гипертензия 1 степени, риск 3 (высокий).
- Диагноз: ожирение II ст. Гипертриглицеридемия. Гипергликемия натощак. Гиперурикемия. Артериальная гипертензия 3 степени, риск 4 (очень высокий).
- Диагноз: ожирение II ст. Дислипидемия. Артериальная гипертензия 3 степени, риск 4 (очень высокий).
- Диагноз: ожирение I ст. Дислипидемия. Нарушение толерантности к глюкозе.
- Диагноз: ожирение II ст. Синдром обструктивного апноэ во время сна тяжёлой степени. Нарушение толерантности к глюкозе. Артериальная гипертензия 2 степени, риск 2 (умеренный).
- Диагноз: Гипертоническая болезнь II стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). Ожирение II ст. Нарушение толерантности к глюкозе.
- Диагноз: Гипертоническая болезнь III стадии. Степень АГ 3. Дислипидемия. Гипертрофия левого желудочка. Риск 4 (очень высокий). Ожирение II ст. Синдром обструктивного апноэ средней степени тяжести. Нарушение толерантности к глюкозе.
Лечение
В первую очередь лечение должно быть направлено на решение проблемы избыточного веса, которое достигается, главным образом, немедикаментозными методами. Необходимо увеличить двигательную активность, уменьшить калорийность питания и рационализировать состав потребляемой пищи.
Лечение метаболического синдрома является комплексным и включает в себя:
- изменение образа жизни;
- лечение:
- ожирения;
- нарушений углеводного обмена;
- дислипидемии;
- артериальной гипертензии.
В случаях несбалансированного питания пищевой рацион может дополняться обогащёнными витаминами, микроэлементами пищевыми добавками, изготовленными на основе пищевых волокон. При необходимости применяются специальные препараты и в крайних случаях — оперативное вмешательство (желудочное или билиопанкреатическое шунтирование).
Количество легкоусвояемых углеводов в рационе должно составлять менее 30 % от общей калорийности пищи, жиры — менее 10 %. Проводится коррекция нарушения чувствительности к глюкозе. Для лечения АГ используются соответствующие препараты (моксонидин — положительно влияет на обмен глюкозы, а также ИАПФ, антагонисты кальция, сартаны — нейтрально влияют на обмен глюкозы). Бета-блокаторы и диуретики используют с осторожностью из-за их негативного влияния на обмен глюкозы. У больных с диабетом АД снижается до уровня 130/85, без него — 140/90. Для лечения липидных нарушений в основном применяют фибраты (фенофибрат), в связи с их способностью снижать триглицериды и повышать ЛПВП.
Препараты для лечения высокого уровня сахара в крови могут оказывать благоприятные воздействия на холестерин и артериальное давление. Класс препаратов — тиазолидины: пиоглитазон (Глютазон), уменьшают толщину стенок каротидных артерий.
Метформин — препарат, который обычно используется для лечения сахарного диабета 2 типа, помогает предотвратить начало сахарного диабета у людей с МС.
Эффективность лечения метаболического синдрома зависит от его давности. Наибольшего эффекта следует ожидать в самом начале возникновения порочного круга, когда возникает избыточный вес.
См. также
Примечания
- ↑ Ford ES, Giles WH, Dietz WH (2002). “Prevalence of metabolic syndrome among US adults: findings from the third National Health and Nutrition Examination Survey”. JAMA. 287 (3): 356—359. DOI:10.1001/jama.287.3.356. PMID 11790215.
Литература
- Чазова И. Е., Мычка В. Б. Метаболический синдром// Кардиоваскулярная терапия и профилактика. — 2003. № 3. С. 32-38.
- Мычка В. Б., Богиева Р. М., Чазова И. Е. Акробаза — средство профилактики множественных сердечно-сосудистых факторов риска метаболического синдрома// Клин. Фармакол. и тер. — 2003. № 12(2). С. 80-83.
- Справочник врача. Лечение наиболее распространенных заболеваний/ сост. В. С. Данилишина. Изд. СПб. 1997.
- Мамедов М. Н. Школа по диагностике и лечению гиперлипидемий (Пособие для врачей). Изд. Пфайзер. 2007.
- Мамедов М. Н. Руководство по диагностике и лечению метаболического синдрома. — М.: Мультипринт. — 2005.
- Школа по диагностике и лечению метаболического синдрома"/пособие под редакцией Оганова Р. Г., Мамедова М. Н. — М.: Медицинская книга. 2007.
- The IDF consensus worldwide definition of the metabolic syndrome. PDF.
- Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Executive Summary of The Third Report of The National Cholesterol Education Program (NCEP) Expert Panel on Detection, Evaluation, And Treatment of High Blood Cholesterol In Adults (Adult Treatment Panel III). JAMA 2001;285:2486-97
- Grundy SM. Obesity, Metabolic Syndrome and Cardiovascular Disease. J Clin Endocrinol Metab 2004;89:2595-600.
Ссылки
Данная страница на сайте WikiSort.ru содержит текст со страницы сайта "Википедия".
Если Вы хотите её отредактировать, то можете сделать это на странице редактирования в Википедии.
Если сделанные Вами правки не будут кем-нибудь удалены, то через несколько дней они появятся на сайте WikiSort.ru .