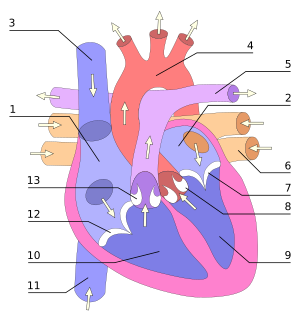
| Кардиопротезный психопатологический синдром (синдром Скумина) | |
|---|---|
 В. А. Скумин (в центре), 1994 | |
| МКБ-10 | F99. |
| МКБ-9 | 300.94 |
Кардиопротезный психопатологический синдром (синдром Скумина) — пограничное психическое расстройство, развивающееся у части пациентов, перенёсших хирургическую операцию протезирования клапанного аппарата сердца и проявляющееся в виде специфического симптомокомплекса нарушений психического здоровья[1][2][3].
История
Описал эту болезнь в 1978 советский учёный В. А. Скумин[4] под названием «кардиопротезный психопатологический синдром»[5][6][7][8].
На основе научного исследования, выполненного в клинике сердечной хирургии Н. М. Амосова в 1976—1980 годах[9], В. А. Скумин изучил этиологию, патогенез, клиническую картину этой болезни, разработал методы её диагностики, лечения, профилактики, систему реабилитации[10]. Со временем описанный В. А. Скуминым синдром получил имя автора[11][12][13][14].
Эпидемиология
По данным В. А. Скумина (1980) кардиопротезный психопатологический синдром был выявлен у 26,1% больных, перенёсших операцию протезирования кардиальных клапанов[10]. По данным Н. М. Амосова и Я. А. Бендета (1983) этот специфический психологический феномен наблюдался у 27,5% больных[5]. Согласно интервью французского врача, торакального хирурга, профессора, академика французской академии наук А. Ф. Карпантье (2012) , работающего в CARMAT, биотехнологическом отделе EADS, синдром Скумина развивается у четверти больных с искусственными клапанами. Ален Карпантье полагает, что аналогичные нарушения могут возникать и у пациентов с искусственным сердцем[11].
Этиология

Синдром часто возникает после операции имплантации митрального клапана или многоклапанном протезировании, в основном при наличии психопатологического типа личностной реакции на имплантацию искусственных клапанов сердца[6][7][8].
Заключается он в фиксации внимания на работе имплантированного клапана, сопровождающейся характерными звуковыми явлениями[15].
Закрепляясь и притягивая ранее существующие симптомы, эти реакции обрастают кардиофобическими тревожно-депрессивными настроениями с часто сопутствующими им нарушениями сна[5].
Высказывается предположение, что
... Истинной причиной синдрома Скумина являются нарушения осцилляторной функции сердца, возникающие после протезирования его клапанов. Изменяются механические свойства потока крови, а вместе с ними нарушается процесс передачи жизненно важной информации от сердца к периферическим тканям (в первую очередь к ЦНС) через механизмы механотрансдукции[16].
Патогенез

Этиопатогенетическими механизмами, обуславливающими возникновение синдрома, являются:
- Функционирование в сердце инородного тела (протеза), сопровождаемое шумом и ощущением вибрации, вследствие чего возникает неестественная обратная связь (сердце — ЦНС), обеспечиваемая слуховым анализатором;
- Хирургическая травматизация рецептивных полей в месте вживления имплантата, что ведёт к нарушению церебро-кардиальных связей;
- Специфические особенности психического и соматического состояния людей с приобретёнными пороками сердца[2][6][7][8].
По данным В. А. Скумина развитию синдрома способствуют психотравмирующий характер кардиохирургической ситуации в предоперационный период и состояние психологической дестабилизации после имплантации. На формирование синдрома влияет также характер пограничных психических расстройств, имеющихся у некоторых пациентов, поступивших на операцию протезирования кардиальных клапанов.
Кардиохирургической ситуацией В. А. Скумин назвал положение, в котором пациент безотлагательно должен сделать решающий выбор — согласиться на хирургическое лечение, открывающее перспективу восстановления здоровья, но одновременно представляющее непосредственную угрозу для жизни, или отказаться от операции, сознавая, что болезнь неизбежно будет прогрессировать, а кардиохирургическая коррекция может в будущем стать невозможной из-за необратимости нарушений.
Состояние психологической дестабилизации, по его мнению, возникает вследствие ослабления психологической установки борьбы за жизнь, доминировавшей в дооперационный и ближайший послеоперационный периоды. Ближайшие планы и надежды (успех операции, сохранение жизни) реализованы, дальнейшие же задачи с достаточной чёткостью не определены, перспективы не ясны. Несмотря на положительную динамику соматического статуса, пациенты заявляют об ухудшении самочувствия, высказывают сомнение в успешности операции. Это способствует фиксации внимания на соматических ощущениях, работе имплантатов[10].
Клиническая картина

Внимание пациента приковывается к работе имплантата. На основе этого появляется своеобразная кардиофобия[17]. Возникает не лишённый реальных оснований страх по поводу поломки искусственных клапанов[18], их отрыва от мышцы сердца.
Угнетённое настроение усиливается к ночи, когда шум от работы протеза слышен особенно чётко. Из-за стука протеза больные не в состоянии заснуть — они часами прислушиваются к работе сердца, подсчитывают число экстрасистол, отмечают малейшие изменения в ритме и мелодии имплантата. Только днём, когда больной видит рядом медицинский персонал, он успокаивается и может уснуть, даже в неблагоприятной для сна шумной обстановке.
Больные положительно относятся к минимальной активности, полагая, что таким образом смогут предупредить преждевременный износ имплантатов.
Последним этапом развития синдрома является появление тревоги, депрессии с возможностью суицидальных действий[6][7][8].
Для неврологического статуса пациентов, оперированных по поводу ревматических пороков сердца, характерны головная боль, головокружение, бессонница, онемение и похолодание конечностей, боль в области сердца и за грудиной, удушье, быстрая утомляемость, одышка, усиливающаяся при физическом напряжении, слабость конвергенции, снижение корнеальных рефлексов, гипотония мышц, снижение периостальных и сухожильных рефлексов, расстройства сознания, чаще в виде обмороков, указывающие на нарушение кровообращения в системе позвоночных и базиллярных артерий и в бассейне внутренней сонной артерии[6][7][8].
По данным В. А. Скумина в неврологическом статусе пациентов с протезами клапанного аппарата сердца нередко обнаруживаются такие вегетативные нарушения, как болезненность в зонах солнечного сплетения и сонной артерии, извращение рефлекса Даньини-Ашнера, артериальная гипотензия[10].
Лечение и профилактика
Лечение по В. А. Скумину
В процессе исследования синдрома В. А. Скумин[19] разработал собственную систему профилактических, лечебных, реабилитационных мероприятий, в структуре которых ведущее место занимает психотерапия. Она служит составной частью медицинских программ, проводимых по поводу основного заболевания. В структуре психотерапевтической помощи выделены четыре этапа: подготовительный, седативно-мобилизующий, активной психосоциальной реадаптации и поддерживающе-корригирующий.
Подготовительный этап соответствует предоперационному периоду. На этом этапе осуществляется первичная профилактика синдрома. С этой целью проводят сеансы рациональной и суггестивной психотерапии наяву и в состоянии гипноза. Пациенты информируются об особенностях функционирования сердца после операции, психологически адаптируются к появлению новых, необычных ощущений. Им внушается уверенность в надёжной работе сердца после протезирования клапанов. С больными проводят беседы хирурги, анестезиологи, кардиологи, в которых в доступной форме подаётся психотерапевтически опосредованная и психопрофилактически направленная информация о целях и возможностях хирургического лечения, безвредности современных способов наркоза, особенностях послеоперационного состояния и задачах реабилитации, возможностях и преимуществах возвращения к труду. Также применяют санитарное просвещение.
Седативно-мобилизующий этап начинается в реанимационном блоке и продолжается в хирургическом отделении. В. А. Скумин предлагает проводить разработанный им же метод психологической тренировки, учитывающий особенности психического и соматического состояния пациентов с протезами клапанного аппарата сердца. Психотренинг по В. А. Скумину включает пять упражнений:
- «Релаксация» — заключается в сознательном и последовательном расслаблении мышц нижних и верхних конечностей, туловища, шеи, головы.
- «Тепло» — последовательно вызывается ощущение теплоты в нижних и верхних конечностях, животе, спине, голове.
- «Парение, невесомость» — используются аутосуггестивные формулы, приводящие к появлению ощущения потери массы тела, парения, невесомости, «растворения» тела, «исчезновения» его.
- «Целевое самовнушение» — составляется индивидуально в зависимости от поставленных лечебных и психолого-педагогических задач.
- «Активация» — выход из состояния аутогенного погружения проводится с помощью формул, направленных на постепенный переход в состояние активного бодрствования. Подчёркивается, что организм во время тренировки «зарядился» энергией, силой, которые будут способствовать более быстрому восстановлению здоровья и улучшению общего самочувствия. Упражнение «Активация» исключается в тех случаях, когда пациент проводит занятие непосредственно перед сном.
Этап активной психосоциальной реадаптации начинается в клинике сердечной хирургии и продолжается в санатории. Для решения задач применяются различные методы психотерапии. Реадаптации способствуют групповые занятия. Их тематика должна быть наиболее актуальной для пациентов: «Здоровый образ жизни после протезирования клапанов сердца», «Психологические механизмы выздоровления», «Физическая активность и сердце», «Основы рационального питания лиц с протезами клапанов сердца», «Трудовая активность — залог активного долголетия». В проведении бесед кроме психотерапевта принимают участие другие врачи — хирурги, терапевты, диетологи, физиотерапевты, специалисты по ЛФК. Приглашаются к обсуждению отдельных тем оперированные с хорошими результатами реабилитации, служащие для больных наглядным примером успешного восстановительного лечения. Применяют трудотерапию, пациентов привлекают к культурно-массовым мероприятиям, опосредованным психотерапевтически.
Поддерживающе-корригирующий этап начинается за 5—10 дней до выписки из санатория, потом осуществляется в процессе амбулаторного наблюдения, при повторных поступлениях в стационар и путём переписки. Важным на этом этапе является предотвращение тревоги, связанной с пребыванием в отсутствие медицинского персонала, разъяснение необходимости тщательного выполнения назначенного режима, лечебно-тренировочных мероприятий.
Кроме психотерапии, применяют фармакотерапию, но с осторожностью, так как некоторые психофармакологические препараты обладают кардиотоксическим действием. При нерезко выраженных нарушениях, а также в качестве средства поддерживающей терапии после отмены фармакологических препаратов применяют микстуру Скумина, состоящую из настоя травы горицвета, экстракта боярышника, настойки валерианы, пустырника, эвкалипта, мяты перечной, сиропа плодов шиповника.
Лечение по общим принципам
Госпитализировать больных в психиатрический стационар нецелесообразно. Психиатр в процессе лечения является консультантом.
Продолжая базовую кардиологическую терапию, назначают снотворные, транквилизаторы и антидепрессанты. Дают животные и растительные адаптогены.
Стоит обращать внимание на перекрёстный эффект препаратов — например, бета-адреноблокаторы могут действовать как анксиолитики и, наоборот, сибазон — вызывать гипотензию. Поэтому важно корректировать дозировку и следить за сердечно-сосудистой деятельностью[20].
См. также
Примечания
- ↑ Бачериков Н. Е., 1989, с. 242.
- 1 2 Бендет Я. А., Морозов С. М., Скумин В. А. Психологические аспекты реабилитации больных после хирургического лечения пороков сердца (рус.) // Кардиология. — 1980. — № 6. — С. 45—51.
- ↑ Скумин В. А. Непсихотические нарушения психики у больных с приобретёнными пороками сердца до и после операции (обзор) (рус.) // Журнал невропатологии и психиатрии имени С. С. Корсакова. — 1982. — № 11. — С. 1730—1735.
- ↑ Andrea Ruzza. Nonpsychotic mental disorder after open heart surgery (англ.). Asian Cardiovascular and Thoracic Annals (16 October 2013). Архивировано 4 октября 2015 года.
- 1 2 3 Амосов Н. М., Бендет Я. А., 1990, с. 265.
- 1 2 3 4 5 Бачериков Н. Е., 1989, с. 245.
- 1 2 3 4 5 Менделевич В. Д., Соловьёва С. Л., 2002, с. 505-506.
- 1 2 3 4 5 Шабров А. В., Соловьёва С. Л., 2010.
- ↑ История кафедры. Кафедра психотерапии ХМАПО. Новости украинской психиатрии. Проверено 18 февраля 2011. Архивировано 20 июня 2016 года.
- 1 2 3 4 Скумин В. А., 1980.
- 1 2 About artificial heart (англ.). Heart For Your Soul. — «Рассказ о перспективах создания искусственного сердца на основе материалов, предоставленных WordPress. О синдроме Скумина — в последнем абзаце». Проверено 19 февраля 2011. Архивировано 19 июня 2012 года.
- ↑ Амосов первым провёл протезирование клапана на сердце. Киевский новостной общегосударственный телеканал «24» (7 декабря 2013). — О синдроме Скумина — в последнем абзаце. Архивировано 11 октября 2015 года.
- ↑ Украинские медики, изменившие мир. Информационный портал «Ukraine-in». — «Николай Амосов. О синдроме Скумина — в последнем абзаце». Архивировано 11 октября 2015 года.
- ↑ Кондюкова Н.В., Рутковская Н.В., Барбараш О.Л. Качество жизни – интегральный показатель эффективности лечения, возможности его использования у пациентов с пороками клапанов сердца // Сибирский медицинский журнал. — Иркутский государственный медицинский университет, 2015. — № 6. — С. 38. — ISSN 1815-7572. Архивировано 14 марта 2016 года.
- ↑ Chaikof E. L. The development of prosthetic heart valves — lessons in form and function (англ.) // New Eng J Med. — 2007. — Vol. 357, no. 14. — P. 1368—1371. Архивировано 7 октября 2015 года.
- ↑ Александр Бизунков. Зачем человеку сердце, раздел "Новый клапан доводит до депрессии" (рус.) // Медицинский вестник : Еженедельник Министерства Здравоохранения Республики Беларусь. — 2 октября 2014. — № 40(1187). Архивировано 7 октября 2015 года.
- ↑ Кассирский Г. И. Реабилитация в кардиохирургии // Лекции по сердечно-сосудистой хирургии / Под ред. Л. А. Бокерия. — Москва: Издательство НЦССХ им. А. Н. Бакулева РАМН, 1999. — Т. 1. — С. 187. — 348 с. — ISBN 5-7982-0033-7. В архиве WebCite ® на https://www.webcitation.org/6c6NOcG2d?url=http://www.e-reading.club/bookreader.php/132876/Lekcii_po_serdechno-sosudistoii_hirurgii._Tom_1.pdf 7 октября 2015.
- ↑ Evelyn Pringle. Lethal Defects Of Bjork-Shiley Heart Valve (англ.). Lawyers and Settlements.com. America’s Premier Online Legal News Source Since 2001 (24 April 2006). Архивировано 3 февраля 2013 года.
- ↑ Филатов А. Т., Скумин В. А., 1985, с. 33-39, 42-63.
- ↑ Бачериков Н. Е., 1989, с. 254-255.
Литература
- Скумин В. А. Психотерапия и психопрофилактика в системе реабилитации больных с протезами клапанов сердца. Автореф. дисс. на соискание уч. ст. кандидата медицинских наук. — Харьков: Здоров'я, 1980. — 17 с.
- Бачериков Н. Е. , Михайлова К. В. Соматогенные психические расстройства // Клиническая психиатрия / Под ред. Н. Е. Бачерикова. — Киев: Здоров'я, 1989. — 512 с. — 40 000 экз. — ISBN 5-311-00334-0.В архиве WebCite ® на 7 октября 2015.
- Амосов Н. М., Бендет Я. А. Реабилитация оперированных по поводу болезней сердца // Терапевтические аспекты кардиохирургии. — Киев: Здоров’я, 1990. — 288 с. — 5000 экз. — ISBN 5-311-00238-7.
- Менделевич В. Д., Соловьёва С. Л. Глава 9. Частная психосоматика // Неврозология и психосоматическая медицина. — Москва: МЕДпресс-информ, 2002. — 608 с. — 3000 экз. — ISBN 5-901712-27-7.В архиве WebCite ® на 7 октября 2015.
- Соловьёва С. Л. Астения при сердечно-сосудистых заболеваниях // Астенические расстройства в терапевтической практике. Руководство по диагностике и лечению / Под ред. А. В. Шаброва, С. Л. Соловьёвой. — СПб: ИнформМед, 2010. — 288 с. — 2000 экз. — ISBN 978-5-904192-30-3.В архиве WebCite ® на 7 октября 2015.
- Филатов А. Т., Скумин В. А. Психопрофилактика и психотерапия в кардиохирургии. — Киев: Здоров'я, 1985. — 72 с. — (Библиотека практического врача). — 5000 экз.
- Бендет Я. А., Морозов С. М., Скумин В. А. Психологические аспекты реабилитации больных после хирургического лечения пороков сердца (рус.) // Кардиология. — 1980. — № 6. — С. 45—51.
- Скумин В. А. Непсихотические нарушения психики у больных с приобретёнными пороками сердца до и после операции (обзор) (рус.) // Журнал невропатологии и психиатрии имени С. С. Корсакова. — 1982. — № 11. — С. 1730—1735. Архивировано 2 января 2018 года.
- Скумин В. А. Роль медицинской сестры в медико-психологической реабилитации больных с искусственными клапанами сердца (рус.) // Медицинская сестра. — 1979. — № 9. — С. 44-45.
Данная страница на сайте WikiSort.ru содержит текст со страницы сайта "Википедия".
Если Вы хотите её отредактировать, то можете сделать это на странице редактирования в Википедии.
Если сделанные Вами правки не будут кем-нибудь удалены, то через несколько дней они появятся на сайте WikiSort.ru .